بیماری دیابت
بیماری دیابت در اثر ناتوانی بدن در تولید انسولین ، یا کاهش یا عدم اثر انسولین درسوخت و ساز مواد قندی پدید می آید. امروزه، دیابت یکی از مهم ترین مشکلات بهداشتی – درمانی و اجتماعی – اقتصادی جهان محسوب می شود، به گونه ای که بیش از 150 میلیون نفر در دنیا مبتلا به این بیماری اند. در کشور ما نیز بالغ بر دو میلیون نفر به این بیماری دچارند. از آن جا که خود بیمار و خانواده های آنها عمده ترین نقش را در درمان دیابت به عهده دارند، کسب اطلاعات لازم درباره دیابت به شیوه های گوناگون آموزشی از اهمیت ویژه ای برخوردار است.
مبتلایان به دیابت باید یاد بگیرند که چگونه قند خون خود را کنترل کنند تا از عوارض حاد و مزمن بیماری پیشگیری نمایند یا در صورت پدید آمدن این عوارض ، به موقع به مراکز بهداشتی – درمانی مراجعه کنند.
تاریخ دیابت
بیماری قند از روزگار باستان شناخته شده بود و برخی پزشکان کهن نشانههای آن را بهخوبی توصیف کرده و راههایی برای درمان آن پیشنهاد کرده بودند. در پاپیروسی از 1552 سال پیش از میلاد، پزشکی مصری از بیماری رازآلودی نوشته است که با ادرار فراوان همراه است. اریتیوس( 90-30 پس از میلاد)، پزشک یونانی، در کنار پرادراری، نشانههای دیگری این بیماری را، از جمله تشنگی همیشگی و کاهش وزن، برشمرده است. نام دیابت را نیز او برای این بیماری برگزید که به معنای "گذر کردن" یا "جریان پیدا کردن" است. او دیابت را پیامد آبشدن گوشت دست و پا و وارد شدن آن به ادرار میدانست. جالینوس( 201-131 میلادی)، پزشک سرشناس ارتش روم، بر این باور بود که آن بیماری رازآلود از نارسایی کلیهها پدید میآید. تا نزدیک دو هزار سال، همهی پزشکان چنین نظری را درست میدانستند.
شیرین بودن ادرار بیماران دیابتی نیز از گذشتههای دور روشن بود و در نوشتههای پزشکی هندی و قانون ابنسینا به آن اشاره شده است. درستی این نظر را متیو دابسون در سال 1775 با بخار کردن ادرار بیماران دیابتی بیش از پیش روشن کرد و دانههای بلوری قند را به دست آورد. نام دوم دیابت یعنی ملیتوس نیز در همین سالها به نام این بیماری افزوده شد که به معنای "شیرین" است. از آنجا که هنوز بسیاری از پزشکان اینبیماری را با نارسایی کلیه مرتبط میدانستند، برخی پیشنهاد کرده بودند به این بیماران باید قند خوراند تا کمبود قند آنها جبران شود.
 با وجود این سرگذشت دراز، آسیبشناسی دقیق دیابت تا سدهی نوزدهم میلادی به درستی روشن نبود. در سال 1875 کلود برنارد گلیکوژن را به عنوان فرآوردهی سوخت و ساز گلوکز در کبد معرفی کرد و این مفهوم را معرفی کرد که اختلال در سوخت و ساز گلوکز باعث دیابت میشود. در سال 1869 ، پل لانگرهانس جزیرههای لانگرهانس را کشف کرد. پژوهشگران دیگر ناهنجاری جزیرهها را در کالبدشکافی بیماران دیابتی که جان باخته بودند، مشاهده کردند. سپس، در سال 1889 ، اسکار مینورسکی و جوزف ون مرینگ، پژوهشگران فرانسوی نشان دادند که اگر لوزالمعدهی سگی را از بدنش بیرون آورند، نشانههای دیابت در سگ پدیدار میشود و سگ به زودی میمیرد.
با وجود این سرگذشت دراز، آسیبشناسی دقیق دیابت تا سدهی نوزدهم میلادی به درستی روشن نبود. در سال 1875 کلود برنارد گلیکوژن را به عنوان فرآوردهی سوخت و ساز گلوکز در کبد معرفی کرد و این مفهوم را معرفی کرد که اختلال در سوخت و ساز گلوکز باعث دیابت میشود. در سال 1869 ، پل لانگرهانس جزیرههای لانگرهانس را کشف کرد. پژوهشگران دیگر ناهنجاری جزیرهها را در کالبدشکافی بیماران دیابتی که جان باخته بودند، مشاهده کردند. سپس، در سال 1889 ، اسکار مینورسکی و جوزف ون مرینگ، پژوهشگران فرانسوی نشان دادند که اگر لوزالمعدهی سگی را از بدنش بیرون آورند، نشانههای دیابت در سگ پدیدار میشود و سگ به زودی میمیرد.
از آغاز سدهی بیستم میلادی این نظر مطرح شد که بیماران دیابتی دچار کمبود مادهای هستند که لوزالمعدهی سالم میتواند آن را بسازد. گیورگ زولزر، دانشمند آلمانی، در سال 1908 برای نخستینبار نشان داد که با تزریق افشرهی از لوزالمعده میتوان وارد شدن گلوکز را به ادرار کاهش داد. سپس در سال 1920 فردریک بنتینگ و چارلز بست آزمایشهای خود را برای پیدا کردن مادهای در افشرهی لوزالمعده که قند ادرار را در سگ دیابتی کاهش میدهد، آغاز کردند. آنها سرانجام توانستند در سال 1921 پروتیین انسولین را از لوزالمعده به دست آورند و با تزریق آن به کودکی 14 ساله در تورنتوی کانادا، کارایی این پروتیین را در کاهش قند ادرار و بهبودی بیماران دیابتی نشان دهند.
بنتینگ و یکی از دستیارانش به نام جان مکلیود جایز نوبل پزشکی سال 1923 را دریافت کردند. بنتینگ جایزهی خود را با بست و مکلیود با دستیار دیگر بنتینگ به نام جیمز کولیپ سهیم شدند.
دیابت چیست؟
دیابت یک اختلال در سوخت و ساز(متابولیسم) بدن است.
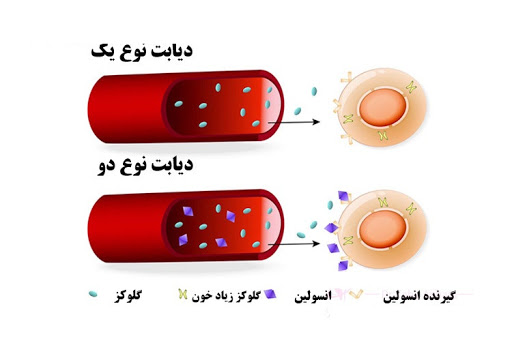
در حالت طبیعی، غذا در معده تبدیل به گلوکز یا قند خون می شود. قند از معده وارد جریان خون می شود. لوزالمعده (پانکراس) هورمون انسولین را ترشح می کند و این هورمون باعث می شود قند از جریان خون وارد سلول های بدن شود. در نتیجه مقدار قند خون در حد نرمال و متعادل باقی می ماند.
ولی در بیماری دیابت، انسولین به میزان کافی در بدن وجود ندارد و یا انسولین موجود قادر نیست تا وظایف خود را به درستی انجام دهد، در نتیجه به علت وجود مقاومت در برابر آن، قند خون نمی تواند به طور موثری وارد سلول های بدن شود و مقدار آن بالا می رود .
انسولین
انسولین، هورمونی است که به منظور کنترل قند خونِ همۀ مبتلایان به دیابت نوع 1و برخی از مبتلایان به دیابت نوع 2 و دیابت حاملگی استفاده می شود. دیابتی های نوع 1 به تزریق روزانۀ انسولین نیاز دارند، زیرا سلول های بتا در لوزالمعده این افراد تخریب شده و دیگر قادر به تولید انسولین و حفظ قند خون در حد نرمال نمی باشد. انسولین با هدایت قند داخل خون به درون سلول ها، انرژی بدن را تأمین می نماید.
انسولین مورد نیاز
اینکه شما روزانه به چند واحد انسولین نیاز دارید و در چه ساعاتی باید تزریق خود را انجام دهید، به عوامل زیر بستگی دارد:
- نوع انسولین تجویز شده توسط پزشک
- رژیم غذایی
- فعالیت بدنی
- دیگر داروهای مصرفی
- مقدار انسولینی ( در صورت وجود) که از سلول های بتای فعال باقی مانده در لوزالمعده ترشح می شود.
انواع انسولین ها
بیشتر انسولین هایی که امروزه مورد استفاده می گیرند به صورت مصنوعی و مطابق با ساختار انسولین موجود در بدن انسان در آزمایشگاه ها تولید می شوند. در هر حال، هنوز هم عده معدودی از افراد دیابتی از انسولین های حیوانی استفاده می کنند. این قبیل انسولین ها، از لوزالمعده گاو (bovine insulin) و یا خوک (porcine insulin) گرفته می شود.
انسولین های تولید شده به 6 دستۀ سریع الاثر، رگولار، NPH، لِنت، اولترالِنت و طولانی اثر تقسیم می شوند و هر کدام ویژگی های خاص خود را دارند. زمان شروع فعالیت انسولین، مدت زمانی است که به طول می انجامد تا این هورمون وارد جریان خون شده و کار خود را برای پایین آوردن قند خون آغاز کند. زمان اوج اثر، زمانی است که دوز انسولین موجود در خون به حداکثر مقدار خود می رسد. طول مدت اثر، مدت زمانی است که انسولین در خون موجود بوده و فعال است،این زمان از آغاز تزریق تا پایان اثر محاسبه می شود.
پزشک معالج شما ممکن است دو نوع انسولین را به صورت تزریق ترکیبی و همزمان و یا هر یک به تنهایی و در زمان های مجزا برایتان تجویز نماید. البته امروزه برخی از شرکت های دارویی اقدام به تولید انسولین هایی نموده اند که در هر ویال، ترکیبی از دو نوع انسولین وجود دارد و برای استفاده گروه اول مناسب است.
انواع بیماری دیابت
به طور کلی دیابت به چهار گروه دیابت نوع 1، دیابت نوع 2، دیابت حاملگی و دیابت به علل متفرقه تقسیم بندی می شود.
بیماری قند نوع یک :
در حدود 5 تا 10٪ بیماران، دارای این نوع دیابت هستند.
دیابت نوع یکیک بیماری خودایمنی(Auto immune) است . بیماری خودایمنی هنگامی به وجود میآید که دستگاه ایمنی بدن به بخشی از بدن آسیب برساند . در بیماران دیابتی دستگاه ایمنی به سلولهای بتای جزیر ههای لانگرهانس لوزالمعده که انسولین تولید می کنند یورش میبرد و به آن ها آسیب میرساند . در نتیجه ، لوزا لمعده انسولین نمیسازد یا مقدار تولید آن بسیار پایین است. از این رو بیماران دیابت نوع یک برای زنده ماندن به دریافت روزانه ی انسولین وابسته هستند.
به همین دلیل افراد مبتلا به این نوع دیابت باید از بدو تشخیص، انسولین مورد نیاز بدن را به صورت تزریقات روزانه تأمین کنند. به همین دلیل به آن "دیابت وابسته به انسولین" نیز می گویند.
دیابت نوع 1 اغلب در سنین زیر 30 سال به وجود می آید، لذا به آن "دیابت جوانی" نیز می گویند.
دانشمندان هنوز به درستی نمی دانند که چه چیزی باعث می شود دستگاه ایمنی به سلول های بتا یورش برد. با وجود این آن ها عامل های ژنتیکی و عامل های محیطی ، مانند ویروس ها ، را در این کار درگیر میدانند.
این بیماران باید تمام عمر برای طبیعی نگه داشتن قند خون انسولین تزریق بکنند. دیابت نوع یک معمولاً هنگام کودکی یا نوجوانی رخ می دهد، ولی امکان بروز آن در هر سنی وجود دارد. مبتلایان به این بیماری در ابتدای تشخیص دچار پُر ادراری، پُرنوشی و کاهش وزن می شوند و در بسیاری از مواقع نیازمند بستری شدن در بیمارستان هستند. حدود 20٪ این بیماران دچار بیماری های دیگر از قبیل بیماری تیروئید، بَرَص (Vitiligo) و نارسایی غده فوق کلیه می شوند.
بیماری قند نوع دو :
دیابت نوع دو فراوان ترین شکل دیابت است. نزدیک 90 تا 95 درصد افراد دیابتی به دیابت نوع دو دچار هستند. این گونه از دیابت ب بیشتر در بزرگسالان، بهویژه در افراد بیش از 55 سال دیده می شود. هم عاملهای ژنتیکی و هم عاملهای محیطی دراین بیماری دخالت دارند. بیشتر ژنهای درگیر دراین بیماری شناسایی نشدهاند. چاقی مهمترین عامل محیطی اثر گذار در این بیماری است. نزدیک 80 درصد از این افراد، چاق هستند. همین طور که بچه ها روز به روز چاق تر می شوند ، دیابت نوع دو در بین افراد جوان و کمسالتر نیز فراوانتر دیده میشود.
 هنگامی که دیابت نوع دوم شناسایی می شود ، لوزالمعده به طور معمول به اندازه ی کافی انسولین تولید می کند . اما به علتهای کمتر شناخته شده ای ، بدن نمی تواند به شیوهی کارآمدی از انسولین بهره مند شود . یعنی سلولهایی که انسولین برآنها اثر میگذارد، در حضور انسولین نیز کار خود را در سوخت و ساز قندها بهخوبی انجام نمیدهند . به این وضعیت، مقاومت به انسولین میگویند . با ادامه پیدا کردن این وضعیت، پس از چند سال تولید انسولین کاهش می یابد و ممکن است بیمار به تزریق انسولین نیز نیاز پیدا کند . به هر حال، نتیجه مانند دیابت نوع یک است ، یعنی گلو کز خون افزایش می یابد و بدن نمی تواند از سرچشمهی اصلی انرژی به خوبی بهرهمند شود و افزایش گلوکز خون به بافتهای بدن آسیب میرساند.
هنگامی که دیابت نوع دوم شناسایی می شود ، لوزالمعده به طور معمول به اندازه ی کافی انسولین تولید می کند . اما به علتهای کمتر شناخته شده ای ، بدن نمی تواند به شیوهی کارآمدی از انسولین بهره مند شود . یعنی سلولهایی که انسولین برآنها اثر میگذارد، در حضور انسولین نیز کار خود را در سوخت و ساز قندها بهخوبی انجام نمیدهند . به این وضعیت، مقاومت به انسولین میگویند . با ادامه پیدا کردن این وضعیت، پس از چند سال تولید انسولین کاهش می یابد و ممکن است بیمار به تزریق انسولین نیز نیاز پیدا کند . به هر حال، نتیجه مانند دیابت نوع یک است ، یعنی گلو کز خون افزایش می یابد و بدن نمی تواند از سرچشمهی اصلی انرژی به خوبی بهرهمند شود و افزایش گلوکز خون به بافتهای بدن آسیب میرساند.
به این نوع دیابت، "دیابت غیر وابسته به انسولین" یا "دیابت بزرگسالان" نیز می گویند.
نشانههای دیابت نوع دوم آرامآرام خود را نشان می دهند. این نشانهها عبارتند از:
- ادرار فراوان
- تار بینی
- خستگی بیش از اندازه
- عفونت های پیدرپی
- کاهش بیش از اندازهی وزن
- بهبود آهسته ی زخمها
- ناتوانی جنسی در مردان
بسیاری از بیماران دیابت نوع دوم نشانههایی از این بیماری را نشان نمیدهند و برای سالها از بیماری خود آگاه نمیشوند. بررسیها نشان میدهد هنگامی که این بیماری در فردی شناسایی می شود، او دست کم از 4 تا 7 سال پیش به آن دچار بوده است. هنگام شناسایی بیماری در بیماران دیابت نوع دوم، 25 درصد به آسیب شبکیه، 9 درصدبه آسیب عصبها و 8 درصد به آسیب کلیه دچار هستند.
رعایت رژیم غذایی، ورزش و کاهش وزن در تنظیم قند خون از اهمیت زیادی برخوردار هست و در بسیاری از موارد می توان به این ترتیب دیابت را تحت کنترل درآورد.
 در سال های اخیر داروهای خوراکی جدید و همچنین انواع مختلف انسولین به بازار آمده که کنترل این بیماری را آسانتر نموده است. در این بیماری نظم بیمار در حفظ رژیم غذایی، ورزش، اندازه گیری قند خون و تماس مداوم با پزشک متخصص ضروری هست. در بیماران دیابتی تنظیم فشار خون و کلسترول نقش مهمی را در جلوگیری از عوارض ایفا می کنند.
در سال های اخیر داروهای خوراکی جدید و همچنین انواع مختلف انسولین به بازار آمده که کنترل این بیماری را آسانتر نموده است. در این بیماری نظم بیمار در حفظ رژیم غذایی، ورزش، اندازه گیری قند خون و تماس مداوم با پزشک متخصص ضروری هست. در بیماران دیابتی تنظیم فشار خون و کلسترول نقش مهمی را در جلوگیری از عوارض ایفا می کنند.
دیابت حاملگی :
 دیابت بارداری فقط هنگام بارداری پدیدار میشود و مانند دیابت نوع دوم بیشتر در خانواده هایی دیده می شود که پیشینهی دیابت دارند . این دیابت در نزدیک 3 تا 5 درصد همهی بارداریها خود را نشان میدهد.
دیابت بارداری فقط هنگام بارداری پدیدار میشود و مانند دیابت نوع دوم بیشتر در خانواده هایی دیده می شود که پیشینهی دیابت دارند . این دیابت در نزدیک 3 تا 5 درصد همهی بارداریها خود را نشان میدهد.
این دیابت به طور معمول برای جان مادر خطر آفرین نیست اما خانمهای مبتلا به دیابت حاملگی بعداً در معرض خطر ابتلا به دیابت نوع 2 هستند.
دیابت حاملگی یا GDM عبارت است از بروز هر درجه از عدم تحمل گلوکز در طی دوران حاملگی . زنانی که قبل از حاملگی مبتلا به دیابت بودهاند، در این دسته قرار نمی گیرند.
علائم GDM عبارت است از: اضافه وزن زیاد، هیپرگلیسمی(افزایش قند خون)، ادرار فراوان، تشنگی بیش از اندازه، خستگی زیاد، عفونت پی در پی در مثانه و مهبل و پوست، تاربینی ، فشار خون حاملگی و اضطراب.
GDM در طول ماه دوم و سوم بارداری تشخیص داده می شود. در بدن مادر باردار نیاز به انسولین در نیمه ی اول حاملگی کاهش می یابد و ممکن است دو سوم مقدار معمول، نیاز به انسولین داشته باشد و این به خاطر مصرف گلوکز توسط جنین است. اما در نیمه ی دوم حاملگی به خاطر تغییرات هورمونی و ترشح هورمون های آنتاگونیست انسولین از جفت، نیاز به انسولین100-70 درصد افزایش می یابد و در بعضی باعث بروز مقاومت به انسولین می شود. زنانی که مبتلا به GDM می شوند، بعد از حاملگی در معرض خطر ابتلا به دیابت نوع 2 قرار می گیرند. GDM در صورت عدم درمان می تواند در جنین باعث ماکروزومی، دیسترس تنفسی(عفونت ریه) ، هیپوگلیسمی(کاهش قند خون)، هیپوکلسیمی(کاهش کلسیم خون) و هیپربیلی روبینمی(افزایش بیلی روبین خون) شود.
نوزدان متولد شده از مادران مبتلا به GDM اغلب وزن بالایی دارند، به خاطر اینکه در دوران جنینی، به طور غیر طبیعی، در معرض مقادیر بالای انسولین قرار می گیرند که خود یک هورمون محرک رشد است. این نوزادان مدت کوتاهی پس از تولد دچار هیپوگلیسمی می شوند، زیرا در حالی که در بدنشان انسولین تولید شده، به طور ناگهانی رسیدن گلوکز به آن ها قطع شده است.
علاوه بر این در زنان مبتلا به GDM ، میزان عمل سزارین و نیز میزان بروز پری اکلامپسی(مسمومیت ناشی از بارداری) بیشتر است. لذا بهتر است این وضعیت با تست های غربالگری بین هفته ی24 تا 28 حاملگی تشخیص داده شود. البته زنانی که در معرض ریسک بالای ابتلا به GDMهستند از جمله زنان چاق، زنانی که سابقه ی ابتلا به GDM دارند، زنانی که گلیکوزوری(قند در ادرار) دارند و زنانی که سابقه ی خانوادگی GDM دارند باید در اولین معاینه و هر چه زودتر آزمایش قند خون بدهند که اگر منفی بود باید دوباره در هفته ی 28-24حاملگی آزمایش بدهند. FBS(قند خون ناشتا) بیش تر از 126 میلی گرم در دسی لیتر یا CBS 200 میلی گرم در دسی لیتر معیار تشخیص GDM است که در صورت عدم وجود هیپرگلیسمی، این تست باید دوباره در یک روز دیگر تکرار شود.
تغذیه در دیابت حاملگی ( GDM)
هدف از تغذیه درمانی در GDM، فراهم آوردن کالری و تغذیه ی کافی، برای رشد جنین و نیز جلوگیری از هیپرگلسیمی و کتونمی است. دیابت حاملگی تا حد زیادی با رژیم غذایی، ورزش متعادل و کنترل وزن درمان می گردد و به ندرت نیاز به انسولین پیدا می شود.
رژیم معمول در GDM حاوی 35-30 کیلوکالری به ازای KG وزن بدن است. پروتئین به میزان 25-20درصد کل کالری، کربوهیدرات 40-35 درصد کالری (به خصوص از نوع نشاسته ای و فیبر ) و چربی 40-35 درصد کالری روزانه را تشکیل میدهد. حداقل دریافت 250 گرم کربوهیدرات در روز برای جلوگیری از بروز هیپوگلیسمی لازم است.
یک توصیه ی عمومی این است که مصرف کربوهیدرات ها در هنگام صبحانه محدود شود.
بعضی از زنان فقط 30 گرم یا کمتر کربوهیدرات را برای صبحانه تحمل می کنند. مقادیر بیشتر، در بقیه ی روز، بهتر تحمل می شود. استفاده از وعده های غذایی کوچک تر و بیش تر (6-4 وعده در روز) باعث می شود، قند خون بدون نیاز به انسولین تزریقی، کنترل شود.
دریافت چربی اشباع (روغن جامد و چربی حیوانی) به بروز GDM کمک می کند و دریافت چربی غیراشباع (PUFA) مثل روغن های مایع گیاهی و مغزها و ... در این رابطه اثر حفاظتی دارد.
برای زنان چاق مبتلا به GDM، 33-30 درصد محدودیت کالری (دریافت تقریباً 1800 کیلو کالری در روز)، هیپوگلیسمی را بدون افزایش کتونوری(وجود مواد ستنی در ادرار) بهبود می بخشد. بنابراین در زنانی که BMI(نمایه ی توده ی بدنی) بالای 30 دارند، محدودیت متوسط کالری مفید است.
ورزش منظم هوازی، به خصوص بعد از غذا، به کنترل قند خون کمک می کند. انجام پیاده روی توصیه می شود. در GDM ورزشی مفید است که بالاتنه را درگیر کند و به پایین تنه فشار نیاورد.
اگر قند خون با این اقدامات کنترل نشود، انسولین تزریقی مورد نیاز است. فقط انسولین مصرفی باید از نوع انسانی باشد تا از احتمال تشکیل آنتی بادی- انسولین در مادر و جنین جلوگیری شود.
بعد از زایمان تقریباً 90 درصد زنان مبتلا به GDM به حالت طبیعی برمی گردند، ولی با این حال این زنان بعداً تا 60 درصد احتمال ابتلا به دیابت نوع 2 را دارند که البته این احتمال با نرمال نگاه داشتن وزن کاهش می یابد.
زنانی که مبتلا به GDM می شوند، 6هفته بعد از زایمان باید به منظور تشخیص دیابت، غربالگری شوند.
چه عواملی باعث ایجاد دیابت حاملگی می شود؟
تغییرات هورمونی و وزن گیری بخشی از یک حاملگی سالم است. اما هر دوی این موارد کار بدن را برای افزایش دان هورمونی به نام انسولین مشکل می نماید. وقتی این اتفاق بیفتد بدن شما انرژیی را که نیاز دارد از غذا دریافت نمی نماید.
خطر ابتلا به دیابت حاملگی چقدر است؟
برای دانستن خطر دیابت حاملگی، هر یک از آیتم هایی را که با شما تناسب دارد علامت بزنید. و در اولین ویزیت برای مراقبتهای بارداری با پزشک خود مشورت کنید.
- من برادر، خواهر یا والدی مبتلا به دیابت دارم.
- من بالای 25 سال سن دارم.
- من اضافه وزن دارم.
- من قبلاً سابقه دیابت حاملگی داشته ام یا حداقل یک کودک بیش از 5/4 کیلو گرم به دنیا آورده ام.
- به من گفته شده که دچار حالت پیش دیابتی هستم، که در آن قند خون بیش از حد طبیعی است ولی آنقدر زیاد نیست که مبتلا به دیابت باشم. (نامهای دیگر برای این حالت: تست تحمل گلوکز مختل یا قند ناشتای مختل است).
اگر هر یک از موارد بالا را علامت زده اید، از کارشناسان بهداشتی بخواهید که آزمایشات مربوط به دیابت حاملگی را انجام دهند.
اگر اضافه وزن دارید، قبلاً دیابت حاملگی داشته اید، سابقه خانوادگی قوی برای دیابت دارید یا در ادرارتان قند قابل مشاهده است، در خطر زیادی هستید.
اگر یکی یا بیشتر از عوامل خطر را علامت زده اید، در خطر متوسط هستید.
اگر هیچ یک از عوامل خطر را علامت نزده اید، در خطر کمی هستید.
چه وقت باید برای دیابت حاملگی بررسی شوم؟
بستگی به عوامل خطری که دارید، پزشکتان تصمیم می گیرد چه زمانی برای دیابت بررسی شوید.
- اگر در خطر زیاد باشید، سطح قند خون شما باید در اولین ویزیت برای مراقبتهای بارداری
اندازه گیری شود. اگر نتایج آزمایشات شما طبیعی باشد، دوباره بین هفته 24 تا 28 بارداری خود باید بررسی شوید. - اگر در خطر متوسطهستید باید بین هفته 24 تا 28 بارداری تست را انجام دهید.
- اگر در خطر کمی هستید، پزشکتان تصمیم می گیرد که نیازی به انجام آزمایش ندارید.
دیابت حاملگی چگونه تشخیص داد می شود؟
کارشناسان بهداشتی سطح قند خون شما را اندازه گیری خواهند کرد. بسته به میزان خطر شما و نتایج آزمایشات ممکن است، لازم شود یک یا چند آزمایش زیر را انجام دهید.
آزمایش قند خون ناشتا یا آزمایش تصادفی قند خون :
پزشک ممکن است قند خون شما را با استفاده از آزمایشی به نام قند خون ناشتا اندازه گیری نماید. قبل از انجام این آزمایش پزشک از شما خواهد خواست که ناشتا باشید، که به معنای این است که شما پیش از انجام آزمایش نباید چیزی به جز آب بخورید و بیاشامید. یا ممکن است پزشک در هر ساعتی از روز قند خون شما را اندازه گیری نماید که به آن آزمایش تصادفی قند خون گفته می شود.
این آزمایشات می توانند، بعضی از افراد مبتلا به دیابت حاملگی را شناسایی نمایند. اما برای اطمینان از اینکه دیابت حاملگی تشخیص داده نشده، باقی نمانده است نیاز به آزمایشات دیگری است.
آزمایش غربالگری پاسخ به قند
در این آزمایش شما یک نوشابه قند دار مصرف می کنید و یک ساعت بعد قند خون خود را اندازه گیری می نمایید. این آزمایش می تواند در هر ساعتی از روز انجام شود. اگر نتایج بیش از حد طبیعی باشند، ممکن است نیاز به آزمایشات دیگری داشته باشید.
تست تحمل خوراکی قند
برای انجام این آزمایش کارشناس بهداشتی راهنمایی های لازم را به شما می کند. حداقل سه روز قبل از انجام این آزمایش باید غذای طبیعی بخورید. سپس حداقل 8 ساعت قبل از انجام آزمایش هیچ چیزی نمی خورید.
کارشناس بهداشتی قند خون شما را پیش از انجام آزمایش اندازه گیری می کند. سپس یک نوشابه قند دار میل می کنید. پرسنل قند خون شما را یک ساعت، دو ساعت و سه ساعت بعد اندازه گیری می کنند. اگر سطوح قند شما در حداقل دو آزمایش بیش از حد طبیعی باشد، شما مبتلا به دیابت حاملگی هستید.
|
نتایج بیش از حد طبیعی برای تست تحمل خوراکی قند |
|
|
ناشتا |
بیش از 95 |
|
بعد از یک ساعت |
بیش از 180 |
|
بعد از 2 ساعت |
بیش از 155 |
|
بعد از 3 ساعت |
بیش از 140 |
|
بعضی آزمایشگاهها از اعداد دیگری برای این آزمایش استفاده می کنند. این اعداد مربوط به زمانی است که نوشابه حاوی 100 گرم قند استفاده کرده باشید. |
|
دیابت حاملگی چگونه بر جنین تأثیر می کند؟
دیابت درمان نشده یا کنترل نشده حاملگی می تواند به معنای مشکل برای جنین مانند موارد زیر باشد :
- بسیار بزرگ و با چربی اضافی متولد شدن. این مسئله می تواند زایمان را برای جنین مشکلتر و خطرناکتر کند.
- قند خون پایین بلافاصله پس از تولد کودک
- مشکلات تنفسی
- اگر دیابت حاملگی دارید کارشناسان بهداشتی آزمایشات دیگری را برای بررسی جنین مانند موارد زیر پیشنهاد خواهند کرد :
- یک سونو گرافی برای آنکه ببینند جنین چگونه رشد می کند.
- شمارش زمان بین حرکات جنین برای آنکه از وضعیت فعالیت جنین مطلع شوند یا آزمایشات استرسی خاص.
کار مداوم با پزشک کمکتان می کند که یک نوزاد سالم به دنیا بیاورید.
دیابت حاملگی چه اثری دارد؟
غالباً زنان دچار دیابت حاملگی علائمی ندارند. دیابت حاملگی می تواند :
- خطر فشار خون بالا را در طی حاملگی افزایش دهد.
- خطر جنین بزرگ و احتمال زایمان مشکل و نیاز به سزارین را افزایش دهد.
خبر خوب اینکه دیابت حاملگی پس از تولد بچه از بین می رود. به هرحال احتمال ابتلا شما به دیابت نوع 2 در آینده بیشتر است. در ضمن ممکن است در حاملگی مجدد باز هم دچار دیابت حاملگی شوید.
بعضی زنان می خواهند، بدانند آیا می توانند پس از ابتلا به دیابت حاملگی به نوزاد خود شیر دهند؟! شیردهی برای اکثر نوزادان، منجمله آنان که مادرشان دیابت حاملگی دارد توصیه می شود.
دیابت حاملگی خطرناک است، حتی اگر شما علائمی نداشته باشید. مراقبت از خودتان می توند به سلامتی نوزادتان کمک کند.
دیابت حاملگی چگونه درمان می شود؟
درمان دیابت حاملگی به معنای برداشتن قدمهایی در جهت حفظ سطح قند خونتان در دامنه هدف است.
می توانید یاد بگیرید که چگونه با استفاده از موارد زیر قند خون خود را در سطح طبیعی نگاه دارید.
- برنامه غذایی
- فعالیت بدنی
- انسولین در صورت نیاز
برنامه غذایی
شما باید با یک آموزشگر دیابت یا یک متخصص تغذیه که برنامه غذایی برای کمک به انتخاب غذاهایی که برای شما و جنینتان سالمتر باشد، مشورت کنید. استفاده از یک برنامه غذایی به حفظ سطح قند خونتان در محدوده هدف کمک می کند. برنامه راهنمایی برای آنکه چه غذایی را باید بخورید چه میزان بخورید و چه وقت بخورید به شما می دهد. نوع انتخاب، زمان آن و میزان آن همگی برای نگهداری سطح قند خون در محدوده هدف مهم هستند.
ممکن است توصیه به موارد زیر شوید :
- محدود کردن شیرینی جات
- خوردن سه وعده غذای کامل و یک تا 3 میان وعده در طی روز
- مراقبت از اینکه کی و چه میزان غذای پر کربوهیدرات مصرف می کنید. برنامه غذایی به شما خواهد گفت چه وقت و چه میزان کربوهیدرات در هر غذا و میان وعده بخورید.
- در غذای خود فیبرها را به شکل میوه ها، سبزیجات، غلات و نان وارد کنید.
فعالیت بدنی
فعالیت بدنی مانند پیاده روی و شنا، می تواند به شما کمک کند، که به سطح قند خون هدف خود دست یابید. با گروه مراقبت از بهداشت خود در مورد نوع فعالیت بدنی که برای شما بهتر است صحبت کنید. اگر در حال حاضر فعال هستید، به تیم سلامتی خود بگویید که چه می کنید.
انسولین
بعضی زنانی که مبتلا به دیابت حاملگی هستند، علاوه بر برنامه غذایی و فعالیت بدنی نیاز به انسولین دارند. اگر لاز م است تیم سلامت به شما نحوه تزریق انسولین به خودتان را نشان خواهند داد. انسولین می تواند از طریق خون شما به کودک برسد.
چگونه بفهمیم که آیا سطح قند خونمان در محدوده هدف هست یا نه؟
تیم سلامت از شما خواهد خواست که از وسیله کوچکی به نام سنجش قند خون برای اندازه گیری سطح قند خون توسط خودتان استفاده کنید. یاد خواهید گرفت که چطور :
- از گلوکومتر استفاده کنید.
- خراشی بر انگشت خود ایجاد کنید و یک قطره خون بگیرید.
- محدوده هدف شما چیست.
- چه وقت قند خون خود ار چک کنید.
در موارد زیر قند خون خود را چک کنید:
- زمانی که از خواب برمی خیزید.
- بلافاصله قبل از غذا.
- یک تا دو ساعت بعد از صبحانه.
- یک تا دو ساعت بعد از ناهار.
- یک تا دو ساعت بعد از شام.
جدول زیر نشان می دهد که هدف قند خون برای اکثر زنان مبتلا به دیابت حاملگی چقدر است. با تیم سلامت خود در مورد اینکه آیا این اهداف برای شما مناسب هستند یا خیر صحبت کنید.
|
سطح قند خون طبیعی برای اکثر زنان دچار دیابت حاملگی |
|
|
هنگام بیدار شدن |
کمتر از 105 |
|
یک ساعت بعد از غذا |
کمتر از 155 |
|
دو ساعت بعد از غذا |
کمتر از 130 |
هر بار که شما قند خون را چک می کنید، نتایج را در یک کتابچه ثبت کنید. کتابچه را با خود در هر ویزیت مراقبت از بارداری ببرید. اگر غالباً قند شما خارج از حد طبیعی است، تیم سلامت شما راههای را برای دستیابی به هدف به شما توصیه می کند.
آیا لازم است آزمایشات دیگری را انجام دهیم؟
کارشناس بهداشتی به شما آموزش می دهد که چطور کتوز خود را در ادرار صبحگاهی خود یا در خونتان اندازه گیری نمایید. سطح بالای کتوز علامت این است که جنین شما به جای استفاده از غذایی که می خورید، در حال استفاده از چربی بدن شما به عنوان منبع انرژی است. استفاه از چربی به عنوان منبع انرژی در حاملگی توصیه نمی شود. کتوز می تواند برای جنین شما مضر باشد.
اگر سطح درکتوز شما بالاست، کارشناس بهداشتی می تواند توصیه به تغییر نوع و میزان غذای مصرفی تان نماید. یا ممکن است نیاز به تغییر زمان مصرف غذا یا میان وعده را داشته باشید.
بعد از تولد نوزاد، چطور می توانیم بدانیم که آیا دیابتمان برطرف شده یا نه؟
6 تا 12 هفته پس از تولد نوزادتان یک آزمایش قند خون انجام می دهید که ببینید آیا هنوز دیابت دارید؟ در اکثر زنان دیابت حاملگی پس از حاملگی پایان می یابد. به هر حال شما در خطر دیابت حاملگی در نوبت های حاملگی بعدی یا ابتلا به دیابت نوع 2 در آینده هستید.
چگونه از ابتلا به دیابت پیشگیری کنیم یا آن را به تأخیر بیندازمیم؟
کارهای زیادی می توانید برای پیشگیری از دیابت انجام دهید.
- به یک وزن معقول دست یابید و آن را حفظ کنید. حتی اگر بالاتر از وزن طبیی تان هستید کاهش 5 تا 7 درصد از وزن بدنتان می تواند برای ایجاد تغییرات بزرگ کافی باشد. مثلاً اگر شما 90 کیلو گرم هستید کم کردن 5/4 الی 5/6 کیلوگرم می تواند به میزان زیادی خطر ابتلا به دیابت را در شما کاهش دهد.
- به مدت 30 دقیقه در اکثر روزهای هفته فعالیت بدنی داشته باشید. پیاده روی کنید، شنا کنید، ورزش کنید یا پایکوبی نمائید.
- یک برنامه غذایی سالم را تعقیب کنید. غلات، میوه و سبزی بیشتری بخورید. چربی و کالری را کم کنید. متخصص تغذیه می تواند به شما در طراحی یک برنامه غذایی کمک کند.
به تیم سلامتتان یادآوری کنید که به طور منظم قند خونتان را اندازه گیری نمایند. زنانی که دیابت حاملگی داشته اند باید اندازه گیری برای دیابت و پیش دیابت را تا 3 سال بعد ادامه دهند. تشحیص زود هنگام دیابت و پیش دیابت می تواند به پیشگیری از عوارضی چون بیماری قلبی کمک کند.
دیابت با علل متفرقه :
گونههای دیگر دیابت در اثر عاملهای شناخته شدهای به وجود میآیند. برای نمونه، فردی با مواد شیمیایی برخورد میکند که به سلولهای بتای لوزالمعده آسیب میرسانند یا درپی بیماری بخش برونریز لوزالمعده، جزیرههای لانگرهانس نیز آسیب میبینند. گاهی نیز بیمار نارسایی ژنتیکی مادرزادی دارد که بر کارکرد سلولهای بتا یا کارکرد انسولین اثر گذاشته است. این گروه نزدیک 1 تا 2 درصد بیماران دیابتی هستند.
آیا دیابت درمان دارد؟
هنوز درمان قطعی برای دیابت پیدا نشده است. حتی روشهای جدیدی مثل پیوند سلولهای بتا به افراد مبتلا به دیابت نوع 1 نیز، به علت ضرورت مصرف داروی ضد َردِ پیوند به صورت مادامالعمر و عوارض احتمالی ناشی از آنها، برای اکثریت افراد مناسب نمی باشد. با این وجود رعایت 5 اصل کنترل دیابت که در ادامه به آنها اشاره خواهد شد باعث می شود تا افراد دیابتی بتوانند یک زندگی سالم در مقایسه با افراد غیر دیابتی داشته باشند و از پیدایش عوارض دیابت جلوگیری کنند.
این 5 اصل عبارتند از : آموزش، کنترل روزانه، تغذیه ی صحیح، فعالیت جسمانی و مصرف منظم داروها (قرص یا تزریق انسولین). در صورتی که هر یک از این پایهها سست باشد، تعادل و در واقع کنترل دیابت بر هم خواهد خورد.
چه کسانی در معرض خطر ابتلا به دیابت هستند؟
تمامی افراد بالای 40 سال در معرض خطر ابتلا به دیابت نوع 2هستند و باید هر 3 سال یک بار تحت آزمایش قند خون قرار بگیرند.
افرادی که دچار اضافه وزن می باشند و حداقل یکی از شرایط زیر را دارند، نیز در معرض ابتلا به دیابت نوع 2هستند و انجام آزمایشات مکرر قند خون در آنها باید در سنین زیر 40 سال یا با فواصل کوتاه تر، یعنی هر 2-1سال یک بار انجام شود.
این شرایط عبارتند از : وجود سابقه ی ابتلا به دیابت در بستگان درجه ی اول، سابقه ی ابتلای فرد به دیابت پنهان (مرحله ی پیش از دیابت)، سابقه ی ابتلا به دیابت حاملگی، سابقه ی تولد نوزاد با وزن بیشتر از 4 کیلوگرم یا تولد نوزاد با ناهنجاریهای مادرزادی، بالا بودن فشار خون (فشارخون ماکزیمم بیشتر از 140 و یا مینیمم بیشتر از 90 میلی متر جیوه)، وجود اختلالات چربی خون؛ یعنی تری گلیسیرید بالاتر از 250 و یا کلسترول خوب (HDL) کمتر از 35 میلی گرم در دسی لیتر، سابقه ی ابتلا به کیستهای متعدد تخمدان و یا بیماریهای قلبی- عروقی (تنگی رگهای قلب، انفارکتوس قلبی یا سکته ی مغزی ).
آیا دیابت قابل پیشگیری است؟
در مورد دیابت نوع 1 با وجودی که تحقیقات زیادی در مورد روشهای مختلف پیشگیری از آن در حال انجام است، ولی هنوز راه حل قطعی برای پیشگیری از آن به دست نیامده است. ولی در مورد دیابت نوع 2 تحقیقات به روشنی نشان دادهاند که تغذیه ی صحیح و کاهش وزن به میزان 7- 5 درصد وزن فعلی و نیز انجام مرتب فعالیت ورزشی (150 دقیقه در طول هفته) در پیشگیری از ابتلا به دیابت، در افراد در معرض خطر بسیار مؤثر است.
توصیه های کاربردی برای کاهش مصرف قند
متاسفانه امروزه شاهد افزایش روزافزون مصرف قند و غذاهای شیرین هستیم . به تدریج که ذائقه مردم به غذاهای شیرین عادت می کند، کارخانجات مواد غذایی نیز روز به روز، محصولات شیرین تری به بازار روانه می کنند و این سیکل معیوب، پبوسته در حال چرخش است. با یک محاسبه سرانگشتی و ساده به طور متوسط هر فرد بین 20-15 قاشق چای خوری شکر ( مجموع قند مصرفی روزانه و قند به کار رفته در محصولات غذایی ) در روز مصرف می کند که این مقدار، بسیار بیشتر از نیاز بدن است.
عادت کردن به مصرف زیاد مواد شیرین که به طور معمول از همان کودکی رخ می دهد، عوارض جسمانی متعددی نظیر اضافه وزن ، دیابت ، بیماری قلبی و آرتریت را در سنین بالاتر به دنبال خواهد داشت.
قند و ترکیبات حاوی قند، انرژی زیادی به بدن می رسانند، در حالیکه فاقد مواد مغذی لازم هستند.
در زیر سعی کرده ایم توصیه های کاربردی را جهت کاهش مصرف مواد قندی تا حد ممکن بیان کنیم. اگرچه این توصیه ها ساده به نظر می آیند ، ولی با عمل به آنها می توانید گام های موثری در جهت متعادل کردن دریافت مواد قندی بردارید :
1- قندها را کاملاً از رژیم حذف نکنید :
از آن جایی که در تهیه اغلب مواد غذایی، شکر به کار رفته است، بنابراین حذف کامل قند از رژیم امکان پذیر نیست. کافی است مصرف قندهای خالص ( قند و شکر ) را برای خود محدود کنیم؛ به عبارتی کاهش مصرف قند و مواد شیرین را به تدریج در رژیم روزانه خود اعمال کنیم.
2- برچسب های مواد غذایی را با دقت کامل بخوانید :
مقدار قندی که روی برچسب های مواد غذایی نوشته شده است ،معمولا مجموع قند طبیعی و شکر افزوده شده در مراحل تهیه محصول است. در این جدول شما به راحتی هر کلمه ای که به حرف " اوز" ختم می شود نظیر ساکاروز، فروکتوز، لاکتوز و ... را می توانید معادل قند محاسبه کنید. از محصولاتی هم که حاوی قند فراوانی هستند می توان به عسل ، شربت، عصاره آب میوه ها و قند اینورت اشاره کرد.
3- خوردن دسر را برای زمان های خاص در نظر بگیرید :
دسر را به عنوان قسمتی از برنامه غذایی روزانه خود قرار ندهید؛ اما در آخر هفته یا در میهمانی ها می توانید از خوردن آن لذت ببرید.
4- در هنگام پخت و تهیه غذا یا شیرینی ها شکر کمی استفاده کنید :
بعضی اوقات در تهیه بسیاری از غذاها یا دسرها و کیک ها، می توان تا یک سوم میزان شکر توصیه شده را به کار برد، بدون این که در طعم و مزه محصول نهایی تغییر چندانی حاصل شود.
5- مصرف غذاهای جایگزین را فراموش نکنید :
شما می توانید به جای مصرف کیک های قهوه و کیک های خیلی شیرین، از کیک های تهیه شده از غلات سبوس دار یا نان و شیرینی هایی که قند بسیار کمتری دارند ، استفاده کنید.
6- مصرف میوه تازه را فراموش نکنید :
بسیاری از میوه جات تازه ، طعم شیرینی دارند که به تنهایی برای ذائقه شیرین ما مناسب هستند و نیز با استفاده از آنها در تهیه کیک و شیرینی ، می توانیم طعم شیرینی طبیعی را حس کنیم.
7- از میوه های تازه برای شیرین کردن و طعم دادن به ماست استفاده کنید :
شما می توانید انواع توت ، کیوی ، موز و ... را به همراه مقدار خیلی کمی شکر آسیاب شده ، با ماست مخلوط کنید و میان وعده بسیار خوشمزه ای را برای بعد ازظهر خود فراهم سازید.
8- میان وعده های آماده را خیلی کم مصرف کنید :
به عنوان مثال ژله یا آب میوه ای که از مغازه تهیه می کنید، حاوی شکر زیادی هستند؛ در صورتی که اگر آن ها را در خانه بدون استفاده از شکر یا مقدار کمی شکر تهیه کنید، هم خوش طعم هستند و هم ارزش غذایی بیشتری دارند.
9- خرید مواد قندی را به حداقل برسانید :
سعی کنید انواع شیرینی جات، کلوچه ها، شکلات، کیک و مواد قندی را فقط برای مناسبت های خاص تهیه کنید و از انبار کردن مواد قندی ذکر شده در کابینت آشپزخانه جداً بپرهیزید.
10- تهیه و مصرف خشکبار را فراموش نکنید :
خشکبار حاوی مواد مغذی بسیار زیادی است ، مخصوصاً مواد معدنی قابل ملاحظه ای دارد. در گذشته های نه چندان دور که محصولات متنوع کارخانه ای مانند امروز، وجود نداشت، خشکبار سهم قابل توجهی از تنقلات روزانه خانواده را تشکیل می داد. شما هم می توانید با کمی حوصله و دقت، برای افزایش سلامت خانواده از هر میوه ای در فصل تابستان برگه تهیه کرده ( مثل برگه زردآلو ، هلو ، آلو خشک و ... ) و در بقیه سال به عنوان تنقلات شیرین و حاوی مواد مغذی از آنها استفاده کنید.
11- به اظهار نظرهای افراد غیر متخصص توجه نکنید :
بسیاری از افراد معتقدند که مصرف شیرینی بعد از ناهار ( به ویژه غذای پرچرب ) باعث هضم آن می شود؛ در حالی که مصرف شیرینی در اینگونه مواقع کار معده را سنگین کرده و از طرفی باعث جذب کامل مواد غذایی می شود و عارضه چاقی را به دنبال خواهد داشت.
12- از تلقین به خود بپرهیزید :
بسیاری از افراد اظهار می کنند تا زمانی که شیرینی و مواد قندی نخورند، حس و حال ندارند و قند خونشان پایین می آید ؛ در حالی که بدن، خود قند خون را تنظیم می کند و با مصرف مواد قندی ( به خصوص محصولات طبیعی حاوی قند ) به مقدار متعادل و اندازه مورد نیاز ، با مشکل جدی برخورد نمی کنید.
توصیه هاى طلایى به مبتلایان دیابت
روز به روز بر شمار مبتلایان به دیابت نوع 2 افزوده مى شود. دیابت علاوه بر عوارضى که بر چشم، کلیه ها و قلب باقی مى گذارد، موجب بروز یک سرى تغییرات در بدن مى شود که تنها با مراقبت کامل قابل پیشگیرى است. در این جا به ذکر توصیه هایى مى پردازیم که رعایت آنها از سوى افراد مبتلا به دیابت نقش مؤثرى در حفظ سلامتى آنها خواهد داشت.
بالا بودن قندخون و اختلال در گردش خون سبب بروز مشکلاتى در پوست مى شود. هر روز دوش بگیرید و از صابون هاى ملایم و آب ولرم استفاده کنید و براى نرم نگه داشتن پوست لوسیون هاى مناسب به کار ببرید. از ایجاد خراش، بریدگى و سایر ضایعات در پوست خود اجتناب کنید. در حین کار کردن حتماً از دستکش استفاده کنید. براى جلوگیرى از آفتاب سوختگى و سرمازدگى محافظ هاى مناسب به کار گیرید. صدمات وارده را سریعاً درمان کنید. همه بریدگى ها و خراش ها را با آب و صابون بشویید و با یک باند خشک استریل کنید.
در صورتى که بریدگى ها و کبودى هاى پوست شما در عرض 24 ساعت بهبود نیافتند سریعاً به پزشک مراجعه کنید.
- مراقبت از پا
- عصب هاى پاى افراد مبتلا به دیابت حساسیت خود را نسبت به درد از دست مى دهند، بنابراین امکان دارد متوجه آسیب هایى که به پاهایتان وارد مى آید، نشوید. شما مى توانید با اجراى یک برنامه مراقبت هاى روزانه از پا، از پیدایش مشکلات پا جلوگیرى کنید. هر روز پاهاى خود را وارسى کنید. هر چیز غیرطبیعى نظیر زخم، تغییرات پا و انگشتان و نشانه هاى عفونت را به پزشک اطلاع دهید.
- هر روز پاهاى خود را با آب ولرم بشویید و به طور کامل آنها را خشک کنید. براى نرم کردن پوست خشک از لوسیون حاوى رانولین یا کرم هاى نرم کننده استفاده کنید. در موقع کوتاه کردن ناخن هاى پایتان به جاى این که گوشه هاى ناخن را از ته بگیرید، نوک ناخن ها را به صورت یک خط صاف باقى گذارید.
در بیماران دیابتى که دچار مشکل عصبى هستند حس گرماى نوک انگشتان و پاهاى آنها خوب کار نمى کند. هرگز پابرهنه راه نروید. از بطرى هاى آب گرم، بالشتک هاى حرارت زا یا سایر ابزار هاى گرم کننده در گرم کردن پاهایتان استفاده نکنید.
- براى برطرف کردن میخچه، از به کار بردن ابزارهاى نوک تیز و داروهاى خانگى پرهیز کنید.
- در انتخاب کفش دقت کنید. کفش هاى چرمى راحت که اندازه پایتان باشد، خریدارى نمایید. همیشه سعى کنید کفش هایتان را در آخر روز خریدارى کنید زیرا اندازه پاهاى افراد در صبح و عصر متفاوت است به طورى که پاها در اول صبح لاغرتر از آخر شب هستند بنابراین خریدن کفش در اول صبح باعث ناراحتى در عصر خواهد شد.
- همچنین از جوراب هاى سفید رنگ استفاده کنید، تا اگر عارضه اى در پاها ایجاد شود به موقع تشخیص دهید.
- هرگز از کیسه آب گرم یا حوله هاى گرم یا پتوهاى الکتریکى برروى پاهایتان استفاده نکنید و قبل از ورود به وان، حرارت آب وان را با پشت دست خود اندازه بگیرید. زیرا در بیماران دیابتى که دچار مشکل عصبى هستند حس گرماى نوک انگشتان و پاهاى آنها خوب کار نمى کند.
- هرگز پابرهنه راه نروید.
- از بطرى هاى آب گرم، بالشتک هاى حرارت زا یا سایر ابزار هاى گرم کننده در گرم کردن پاهایتان استفاده نکنید.
- مراقبت از دندان ها
شما بیشتر از سایرین در معرض ابتلا به عفونت هاى لثه قرار دارید. مسواک زدن روزانه در پیشگیرى از عفونت لثه و دندان ها نقش مؤثرى ایفا مى کند. هر شش ماه یک بار به دندان پزشک مراجعه نمائید و بیمارى خود را از وى پنهان نکنید.
- مراقبت از چشم ها
مراقبت از چشم ها یکى از مهمترین قسمت هاى مراقبت هاى بهداشتى شماست زیرا افرادى که به دیابت مبتلا هستند احتمال بیشترى براى ابتلا به مشکلات چشمى دارند. راهنمایى هاى زیر به شما کمک مى کند تا از این مسائل پیشگیرى کنید یا بروز آنها را به تأخیر اندازید.
- رژیم غذایى خود را همیشه حفظ کنید.
- جهت معاینه چشم حداقل هر سال یک بار به چشم پزشک مراجعه کنید.
- فشار خونتان را مکرراً اندازه گیرى و کنترل نمائید.
- در صورت بروز هرگونه اختلال در بینایى به پزشکتان مراجعه نمائید.
علاوه بر موارد فوق، در روزهاى بیمارى نیز احتیاج به مراقبت هاى خاص دارید. در روزهاى بیمارى، داروهاى خود را به طور مرتب مصرف کنید حتى اگر قادر به خوردن غذا نیستید.
- پزشک خود را از بیمار بودنتان آگاه سازید.
- مایعات بیشترى بنوشید و بیشتر از گذشته استراحت کنید.
- اگر نمى توانید رژیم غذایى معمولى خود را مصرف کنید، به جاى کربوهیدرات ها از مایعات استفاده کنید. پس از بهبودى حتماً قندخون خود را کنترل کنید.
کنترل دیابت در سه گام :
اگر دیابت دارید، برداشتن سه گام ضروری به شما کمک می کند تا آن را بهتر کنترل کنید:
گام اول : انجام آزمایش A1C
این آزمایش میتواند نشان دهد که در سه ماه گذشته به طور متوسط چه قدر موفق به کنترل قند خون خود شدهاید. مطلوب آن است که مقدار این آزمایش کمتر از 7 باشد. حداقل هر شش ماه یک بار این آزمایش را انجام دهید.
گام دوم : فشار خون
توجه داشته باشید که هر چه قدر فشار خونتان بالاتر باشد، قلب برای پمپاژ خون به داخل عروق به تقلای بیشتری نیاز دارد. بهتر است هر بار که به پزشک مراجعه می کنید، از او بخواهید تا فشار شما را اندازهگیری کند. سعی کنید فشارخونتان را کمتر از 13 بر روی 8 نگه دارید.
گام سوم : کلسترول
کنترل کلسترول بد یا LDL که باعث انسداد عروق شما می شود. حداقل سالی یک بار آن را اندازه بگیرید و سعی کنید آن را کمتر از 100نگه دارید.
برای کاهش کلسترول و فشار خون میتوانید :
- به فعالیت فیزیکی روزانه بپردازید.
- میزان نمک ، چربی و کلسترول خصوصاً چربی اشباع شده غذایتان را تا حد امکان کاهش دهید.
- غذاهای فیبردار بیشتری بخورید؛ مثل میوه ، سبزیجات ، حبوبات ، نان و غلات سبوس دار(مثل سنگک و بربری).
- وزن خود را کنترل کنید.
- اگر سیگاری هستید، سیگار را ترک کنید.
- داروهای خود را به طور مرتب مصرف کنید.
- از پزشک خود بخواهید تا در صورت نیاز برای شما آسپرین تجویز کند.
- برای کنترل دیابت خود از دیگران هم کمک بخواهید.
نتایج تعدادی تحقیق
- به طور کلی افرادی که با استفاده از رژیم لاغری و افزایش تحرک بدنی (معمولاً پیاده روی سریع) حدود 5 تا 7 درصد کاهش وزن (7-5 کیلوگرم) پیدا می کنند، خطر بیماری دیابت تا سه سال آینده در آنها 58 درصد کاهش می یابد.
- در افراد بالای 60 سال این تغییرات در شیوه ی زندگی خطر پیشرفت بیماری دیابت را حدود 71 درصد کاهش میدهد.
- افرادی که داروهای دیابت (متفورمین) مصرف می کنند، خطر پیشرفت بیماری را تا 31 درصد کاهش می دهند. این یافتهها مشخص می کند که شما می توانید اقداماتی انجام دهید که از دیابت پیش گیری کنید یا آن را به تأخیر بیندازید.
افق های تازه برای درمان بیماری قند گشوده شد :
آزمایش های جدیدی که با استفاده از ساقه ی سلول های مغز استخوان و تبدیل آن ها به سلول های مولد انسولین به انجام رسیده ، دانشمندان را امیدوار ساخته است که بتوانند در آینده مرض قند ( دیابت ) را به نحو مؤثری مداوا کنند .
به نوشته ی هفته نامه ی علمی " نیوساینتیست " ، آزمایش های جدید که به وسیله ی یک محقق مسلمان به نام محبوب حسین در دانشگاه نیویورک بر روی مغز استخوان موش ها صورت گرفته ، برای نخستین بار نشان داده است که می توان ساقه ی سلول ها را به سلول های نوع بتا تبدیل کرد . سلول های اخیر ، سازنده ی غده ی لوزالمعده یا پانکراس هستند که وظیفه تولید انسولین را در بدن بر عهده دارند .
در گذشته ، دانشمندان از روش پیوند پانکراس برای مداوای دیابت استفاده کرده اند ، اما بیمارانی که عضو پیوندی دریافت داشته اند ، می باید پیوسته داروهای شیمیایی قوی مصرف کنند تا با خطر طرد عضو پیوندی به وسیله ی سیستم ایمنی بدن خود مواجه نشوند . روش تبدیل ساقه ی سلول های برگرفته از جنین های مرده و تبدیل آن به سلول های غده ی پانکراس نیز از جمله دیگر روش های مورد استفاده ی محققان بوده است ، اما این روش نیز با خطر واکنش سیستم ایمنی بدن رو به روست و علاوه بر این ، مسائل اخلاقی مربوط به استفاده از جنین های مرده نیز استفاده از آن را با محدودیت روبه رو می سازد .
روش استفاده از ساقه ی سلول های استخوان مغز استخوان خود بیمار و باز پیوند آن ها در بدن شخص ، هیچ یک از دشواری ها و محدودیت های روش قبلی را ندارد و در عین حال از این مزیت اضافی برخوردار است که فناوری مربوط به پیوند ساقه ی سلول ها سال هاست که تکمیل شده و مورد بهره برداری قرار دارد .
گردآورنده: دنیاها، دانشنامۀ فارسی | www.donyaha.ir
![]()